このコンテンツは医療従事者向けの内容です。
2022年12月17日(土)に第2回慢性便秘エコー研究会が東京ミッドタウン・ウエスト 富士フイルム本社2階およびWeb 配信でハイブリッド開催された。同研究会は、慢性便秘症に対するエコーを用いた診断・アセスメントについての検討を行い、技術の普及・向上などを目指す研究会で、今回は石川県立看護大学学長の真田弘美氏と横浜市立大学大学院医学研究科 肝胆膵消化器病学教室 教授の中島淳氏が共同幹事を務め、「チーム医療としての便秘エコー」をテーマにさまざまな講演やセミナー、シンポジウムが行われた。その中から、同研究会に第1回から関わっている富士フイルムメディカルが共催したシンポジウム「便秘エコー普及のための教育とAIによる読影支援」の概要を紹介する。
座長 松島 誠 氏(医療法人恵仁会 松島病院)
村山 陵子 氏 (藤田医科大学 社会実装看護創成研究センター)
演題 看護師がフィジカルアセスメントに用いるエコーの教育プログラム開発とAI支援
演者 松本 勝 氏(石川県立看護大学看護学部)
演題 AIによるエコー画像読影支援を利用した便秘診療
演者 三澤 昇 氏(横浜市立大学大学院医学部 肝胆膵消化器病学教室)
高齢者の排便ケアにおいては、認知機能低下によって主観的症状が曖昧となることに加え、特に在宅では便を直接観察することが難しく、評価が困難となります。そうした状況でケアを行うにはリスクが伴うことから、大腸便貯留に対する客観的評価が重要になります。
便貯留の可視化については、本学学長の真田弘美先生が早くから看護における便秘アセスメントに取り組まれ、第6のアセスメントとして小型・高画質の携帯型エコーの活用を進めるとともに、AMED研究「アドバンストな看護技術を導入した在宅・介護施設療養者の摂食嚥下・排便を支える多職種連携システムの構築」を過去3年にわたって実施されました。
本研究では、研究開始前にエコーとCTの大腸画像を比較検討し、エコーによる大腸内容物の評価が可能であることを確認した上で、第一段階として高齢患者におけるエコーの実態調査を行いました。この調査の結果、結腸の糞便分布変化は図1のような4つのパターンに分けられ、C3、C4は便秘症状と完全に一致していることから、エコーでは左半結腸におけるハウストラさま所見を観察することが重要ではないかと考えました。
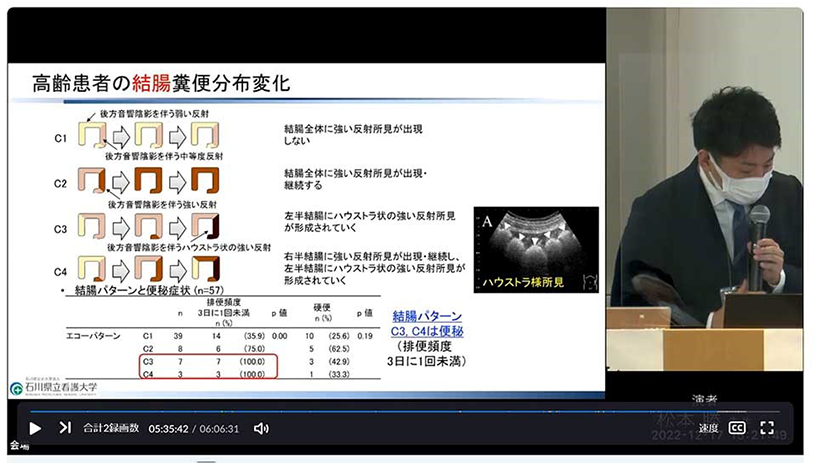
図1
また、図2のように、74.4%の方が排便直後のエコーでも音響陰影を伴う高エコー所見が出現・継続し、三日月型の所見があるR3の92.9%の方が便秘であることから、直腸にフォーカスすることが非常に重要だと考えました。
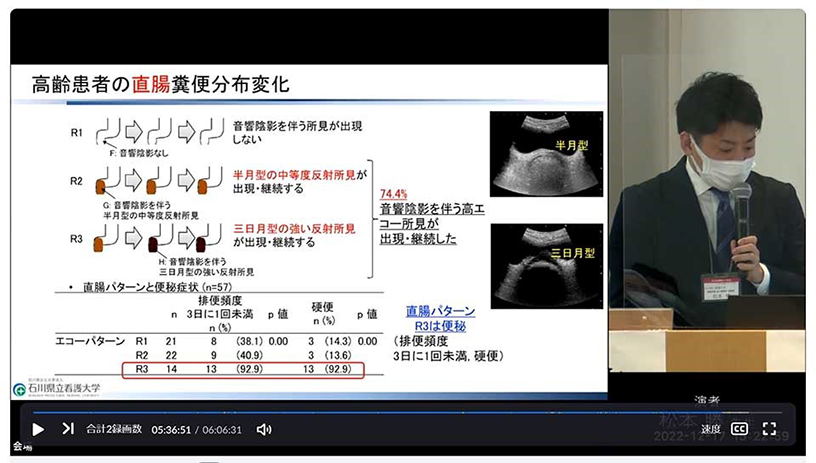
図2
次に、研究の第二段階としてエコーの教育プログラムを検討し、約1週間で技術が習得可能なプログラムを構築しました。
そして、第三段階として、同プログラムで技術を習得した方々にご協力いただき、従来のアセスメントにエコーを加えた排便ケアの有効性、安全性の検証を行いました。この検証の結果、腸閉塞、失禁関連皮膚炎は発生せず、硬便、用手排便、刺激性下剤、浣腸の減少につながりました。(図3)
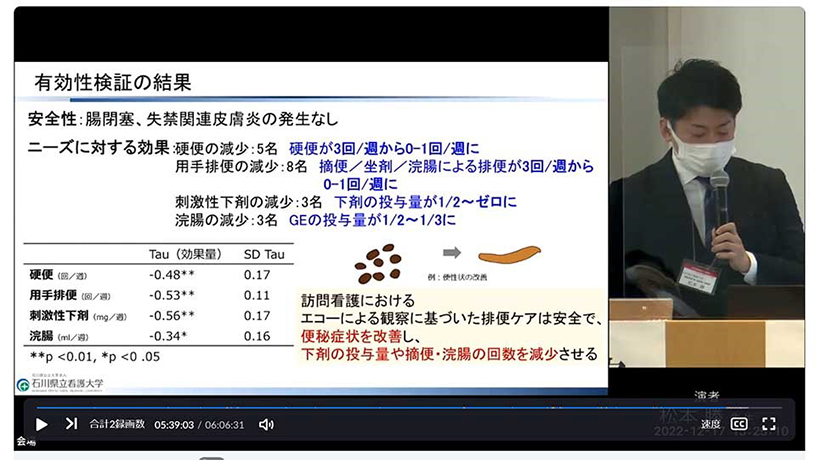
図3
AMED研究で得たエビデンスをもとに、次のステップとして取り組んだのが、産学連携による看護師仕様のエコー開発です。
その際、我々が最初に取りかかったのがエコーによる膀胱尿量計測のAI開発*1です。横断像と縦断像を取得すれば自動で尿量が計測できるアルゴリズムを富士フイルムとの共同研究で開発し、すでにワイヤレス超音波画像診断装置「iViz air」へ実装されています*2。
続いて、直腸便性状読影支援ツールの開発に取り組み、便の有無と硬便の有無について評価を行いました。その結果、便の有無については感度・特異度ともに100%、硬便の有無に関しては感度85.7%、特異度88.2%で評価できることが示されました。このアルゴリズムもアプリケーションとしてiViz airに実装され*3、小型のワイヤレスエコーで尿、便、さらには血管までのAI読影支援が受けられる時代になっています。
さらに、こうしたエコーの普及が進む一方で、ボディマークがないとどの部位の画像か分からないという声が出てきました。そこで、iViz airの特性を活かし、スマートフォンの背面カメラを活用して手技の様子を保存できるマルチビュー機能(図4)を共同開発し、製品に実装されました。
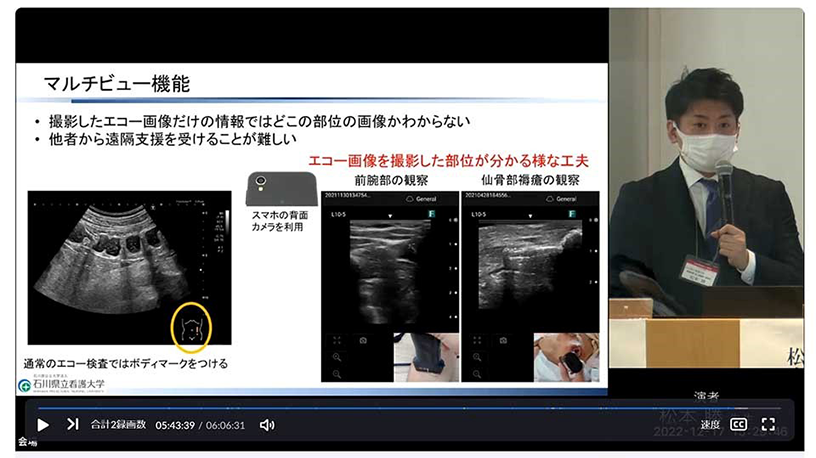
図4
また、このようなAI技術などを活用した支援ツールの開発と並行して、教育プログラムのさらなる充実に取り組むため、2019年6月に設立された次世代看護研究所において、エコーを用いた排泄ケアとして大腸の便貯留の観察・評価についての教育に取り組んでいます。当初はハンズオンセミナーでしたが、コロナ禍以降はWeb会議システムを活用したオンラインエコー講習会を実施しています。オンライン講習会では手技を指導することに難しさを感じていましたが、現在はAR技術を活用した遠隔コンサルテーションシステムを活用することでスムーズに指導ができています。(図5)
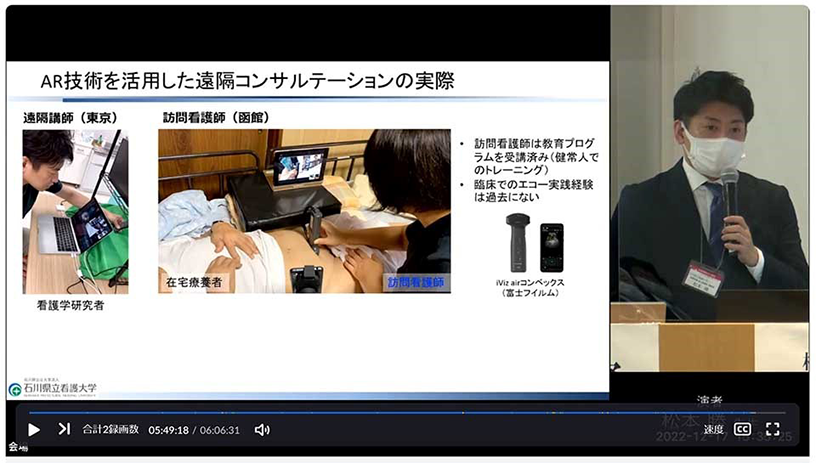
図5
- *1 AI技術のひとつであるディープラーニングを設計に用いています。
- *2 市販後に自動的にシステムの性能や精度が変化することはありません。
- *3 膀胱尿量自動計測機能と同様、アルゴリズムを富士フイルムとの共同研究で開発しています。
エコーは無侵襲・簡便・リアルタイムに観察可能で、看護師の第6のフィジカルアセスメントとして有用なツールです。その中で、便秘エコーについては、実態調査から手順の標準化、教育プログラムの策定、有効性検証を行い、標準化された教育プログラムの活用およびAIアシスト機能を備えたワイヤレスエコーの活用が進んでいます。
エコーの強みは、非侵襲であること、簡便に評価できることにあります。
71歳で持続する下腹部痛があり、毎日排便は認めていたが水様便しか認めていなかったという症例において、CTを撮ると直腸に硬便の充満を認めたため浣腸を行ったところ、多量の排便を認め、下腹部痛も改善しました。
我々はこういったCTの代わりにエコーで評価できないかと考えました。そこで、「超音波検査を用いた直腸便貯留評価のプロトコル」に沿って、この症例でエコーを行うと図6のように観察・評価でき、エコーでも直腸内の硬便は十分に評価可能と考えられました。また、エコーによって浣腸による治療効果も評価可能と考えられました。
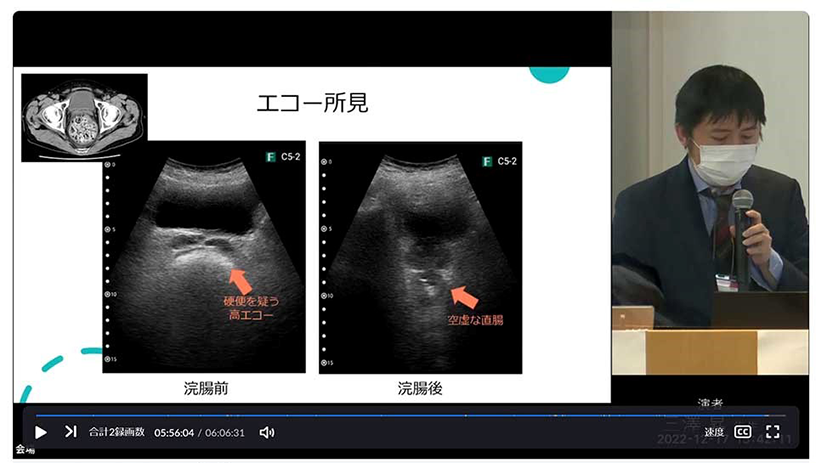
図6
プロトコルに則ったエコーによって、直腸内の糞便の有無、性状をどこまで正確に評価できるのかについて研究を行いました。具体的には、CT施行予定で便意のない患者を対象に、CT施行前後1時間以内にエコーを施行し、背景情報、既往歴、直腸内の便の所見を評価しました。
その結果、背景については便秘群と非便秘群で大きな差はありませんでした。直腸内の便塊評価でCTとエコーを比較すると、全体、便秘群のみ、非便秘群のみのすべてで高い一致率を示したことから、エコーが便秘の病態分類ならびに最適な治療につながると考えました。その一方で、尿が少ない症例、ガスが多い症例は評価が難しいという課題がありました。
iViz airに搭載された「直腸観察ガイドplus機能」を実際に使用した画像が図7になります。横断像、縦断像ともに感度が良く、高エコーの部分をしっかりとターゲットしてくれています。印象としては、扇動走査をして再現性があることが重要だと思っています。また、空虚な直腸についてもしっかりとターゲットしてくれます。
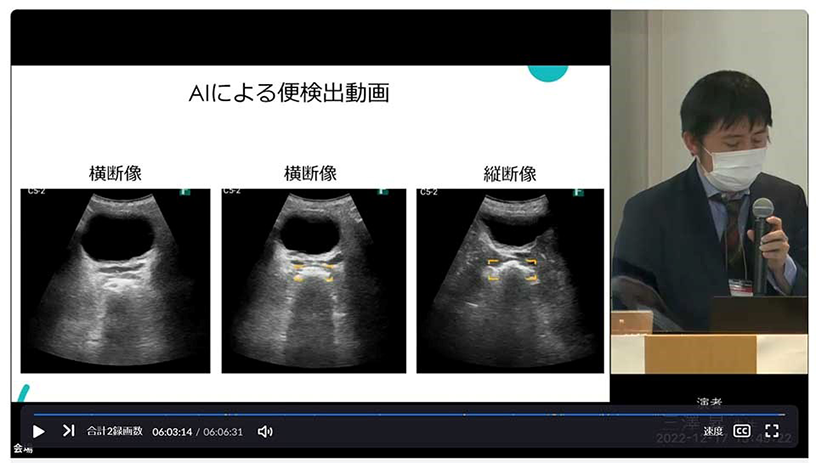
図7
直腸観察ガイドplus機能のメリットとして、(1)経験の浅いスタッフでも自信を持って検査を行える、(2)これまで同定が難しかった症例でも検査を行える、(3)最適な治療につなげることができる、という3点があると考えます。
まず、「(1)経験の浅いスタッフでも自信を持って検査を行える」の具体例として、71歳女性の症例1を示します。直腸観察ガイドplus機能を用いると、しっかりと便をターゲッティングしてくれています(図8)。
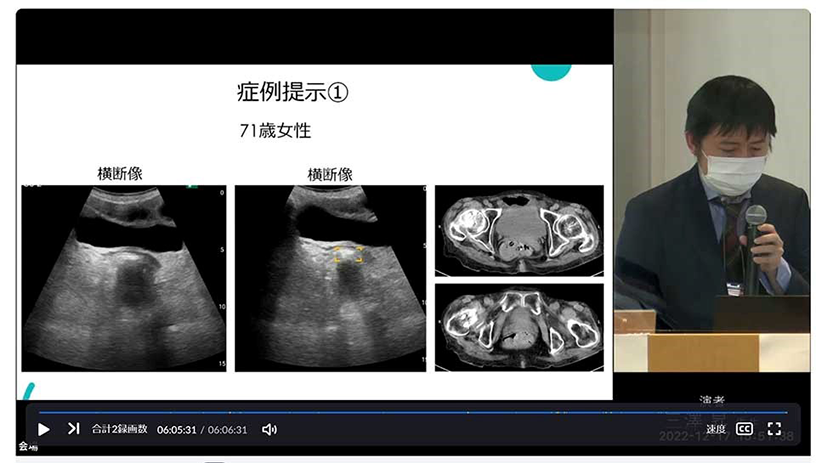
図8
症例2は89歳男性です。この方は便秘がなく、朝に排便してきたというお話でしたが、エコーを当ててみると、膀胱の下にかなり大きな前立腺があり、その下に全周性の低エコーがあるかないか、少し自信が持てないというのが正直な感想でした。この症例で直腸観察ガイドplus機能を用いると、扇動走査をしても再現性のあるターゲッティングがされたので自信を持って検査が行えました(図9)。先ほど「経験の浅いスタッフでも」と述べましたが、この症例で、ある程度エコーの使用経験のある私自身も自信を持って検査が行えることを実感した次第です。
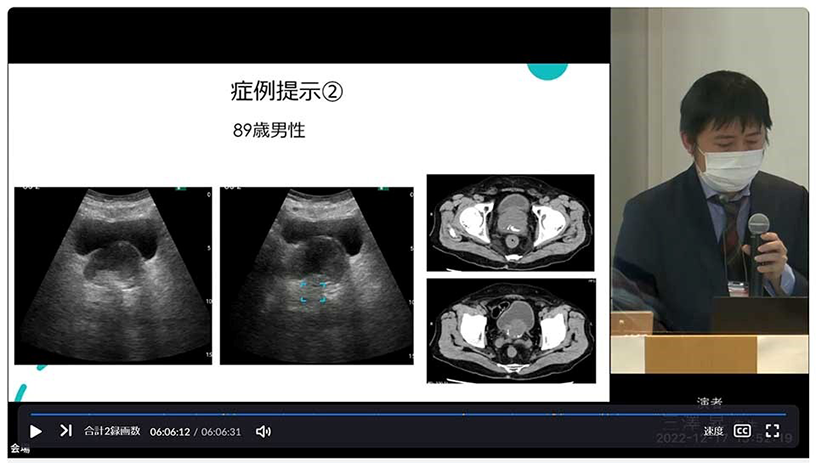
図9
次に、「(2)これまで同定が難しかった症例でも検査を行える」の具体例として症例3を示します。85歳男性、週3回の血液透析中なので膀胱内に尿はありません。扇動走査をすると、再現性があると言えるまでのターゲッティングはないものの直腸内に便はないように推測しました。CTを見ると、実際に便はなかったため、直腸観察ガイドplus機能を用いることで尿量が少ない症例でも診断できる可能性があると感じました(図10)。
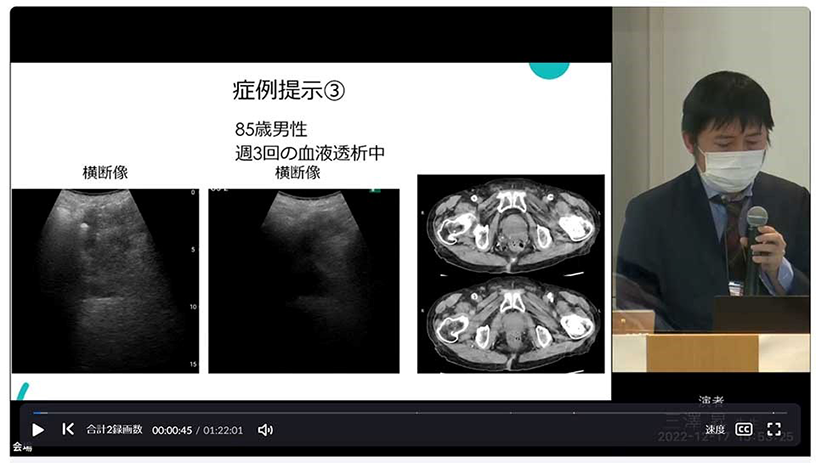
図10
最後に、「(3)最適な治療につなげることができる」の具体例として、症例4を示します。74歳男性、神経内科に入院中の神経性核上性麻痺の方で、複数回の血便と血圧低下があったため当科にコンサルトがありました。CTを見ると硬便の貯留が著明にあり、エコーでも硬便の貯留がしっかりと認識できました(図11)。内視鏡画像を見ると、長期の硬便の貯留の影響で広範な直腸潰瘍が見られました。この方は、その後に排便の管理を行い、血便もなく過ごされていますが、直腸観察ガイドplus機能を用いて早期に排便異常を発見し、治療介入していれば危険な状態に至ることもなかったと思います。やはり頻回にCTを撮ることは難しいので、直腸観察ガイドplus機能を活用して早期に治療介入していくことが重要だと考えています。
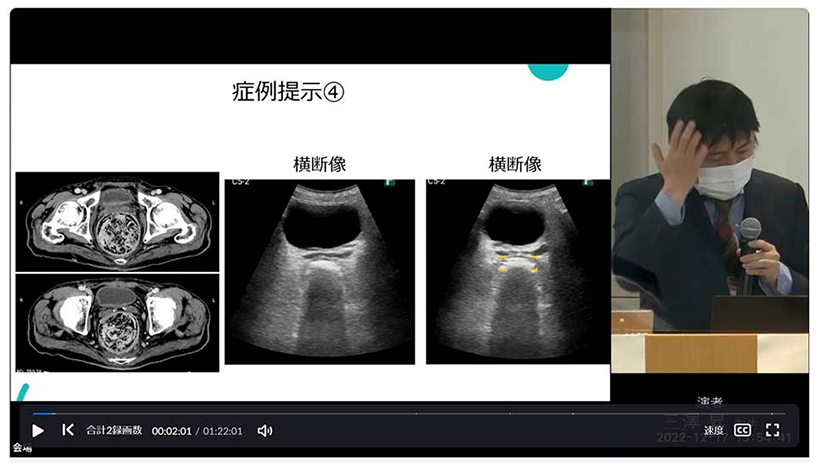
図11
便秘ケアのアセスメントで、手軽な評価手段として直腸エコーの活用が期待されています。エコー画像上の便の位置をターゲッティングしてくれる機能である直腸観察ガイドPlusは、検査者の背中を押し診断に自信を持たせてくれる機能です。便秘診療はエコー画像での評価が始まった「便秘AI 1.0」から、同機能の登場によって「便秘AI 2.0」ともいえる新たな時代に移行したと感じています。













